پرتو درمانی / عوارض پرتو درمانی / انواع پرتودرمانی

پرتودرمانی (Radiation therapy) روشی است که معمولا برای درمان سرطان و گاهی نیز مشکلات تیروئید، اختلالات خونی و تومور های غیرقابل تشخیص استفاده می شود.
این روش می تواند به شدت روی تومورهایی که در یک نقطه خاص از بدن تجمع یافته اند، اثر گذار باشد.
پرتوها می توانند بخشی از روش های درمانی و تسکین دهنده در برابر تومورها باشند. این مقاله که توسط مرکز اطلاعاتی MTN نوشته شده است، اطلاعاتی مناسبی را راجع به پرتو درمانی، به مخاطب، ارائه می دهد. پس تا آخر با اعتماد مگ همراه شوید.
اگر چه پرتودرمانی گاهی اوقات برای درمان بیماری غیرقابل علاج، از جمله تومورهای خوش خیم و عارضه های التهابی استفاده می شود، این مقاله به کاربرد اصلی پزشکی آن در درمان سرطان می پردازد
حقایقی مهم درباره پرتو درمانی
- پرتودرمانی می تواند با فرستادن امواج قدرتمند انرژی به از بین بردن توانایی سلول های سرطانی برای رشد و تقسیم، کشتن سلول های سرطانی، کاهش رشد آن ها و کاهش تومورها برای جراحی کمک زیادی کند.
- عوارض جانبی پرتودرمانی به این دلیل رخ می دهد که بافت سالم در نزدیکی تومور نیز همراه با بافت سرطانی تحت تاثیر قرار می گیرد. این عوارض جانبی معمولا محدود به منطقه درمان هستند، اما گاهی نیز برخی اثرات آن مانند خستگی، تمام بدن را تحت تاثیر قرار می دهد.
- برای اطمینان از قرار دادن پرتوها در محل مناسب، قبل از شروع، باید حتما برنامه ریزی شود.
پرتو درمانی چیست؟
پرتو درمانی با استفاده از امواج رادیوتراپی به درمان انواع سرطان، تومور ها و دیگر بیماری ها می پردازد.
به عنوان یک اصطلاح عمومی، پرتو به معنای امواج انرژی، مانند نور یا گرما است.
شکل پرتوهای مورد استفاده در درمان سرطان نوعی تابش با انرژی بالا است که به عنوان اشعه یونیزه شناخته می شود.
این که دقیقا این پرتوها چگونه سرطان را درمان می کنند، فرآیندی بسیار پیچیده است که هنوز هم درباره آن تحقیق می شود، اما به بیانی ساده، پرتو درمانی، با تجزیه کردن DNA سلول های سرطانی، رشد و تقسیم آن ها را مختل کرده و می تواند باعث از بین رفتن شان شود.
پرتودرمانی ممکن است به تنهایی مورد استفاده قرار گیرد، اما گاهی نیز پزشک می تواند برای تاثیر گذاری بیشتر، در کنار آن از روش های دیگری مانند شیمی درمانی استفاده کند.
تقریبا ۶۰ درصد از افراد مبتلا به سرطان، در ایالات متحده، مورد پرتو درمانی قرار میگیرند.
عوارض جانبی پرتو درمانی
عوارض جانبی پرتودرمانی زمانی اتفاق می افتد که سلول های غیر سرطانی نیز تحت تاثیر این درمان قرار گیرند.
پرتودرمانی با روش یکسانی با سلول های سرطانی و غیر سرطانی برخورد می کند.
با این حال، به دلیل این که سلول های سرطانی بیشتر تمایل به تقسیم شدن دارند و دیرتر بهبود می یابند، در مقابل این روش درمانی آسیب پذیرتر هستند.
با این حال، برخی از سلول های غیر سرطانی که تحت تاثیر پرتودرمانی قرار می گیرند، می توانند عوارض جانبی شدیدی به وجود آورند.
عوارض جانبی بسته به محل تحت درمان، سلامت کلی بیمار، نوع و دوز تابش مورد استفاده متفاوت خواهند بود.
عوارض جانبی کوتاه مدت
اثرات کوتاه مدت پرتودرمانی می تواند شامل موارد زیر باشد:
- خستگی و سستی
- سوزش و حساسیت پوستی مانند التهاب، مشکلات پوستی، سوختگی یا تیرگی پوست
- اثرات خاصی در محل درمان مانند ریزش مو، مشکلات ادراری، تهوع، استفراغ و اسهال
- التهاب بافتی، یوزافاگیت(التهاب مری)، پنومونی( التهاب ریه) و هپاتیت
- در موارد نادر، کاهش تعداد گلبول های سفید یا پلاکت ها
عوارض جانبی بلند مدت
اثرات بلند مدت نیز به محل درمان بستگی دارد و به شرح زیر است:
- سفت شدن قسمتی از بدن و مشکل در حرکت دادن آن: به عنوان مثال، پس از درمان گردن، فک ممکن است سفت شود. این اتفاق می تواند ناشی از زخم شدن قسمتی از بافت بدن باشد. به همین دلیل، پس از جراحی های سرطانی و پرتودرمانی معمولا تمریناتی برای تسریع حرکات بدن توصیه شود.
- عارضه های پوستی: شامل زخم های قرمز و بنفش، با ظاهری شبیه تار عنکبوت هستند که بسیار دیر بهبود می یابند و به خاطر باریک و منبسط شدن عروق خونی ایجاد می شوند.
- اسهال و خونریزی: این اتفاق زمانی پیش می آید که به هنگام پرتو درمانی شکم، روده آسیب ببیند.
- مشکلات هورمونی: که شامل کم کاری غده هیپوفیز، تیروئید، خشک شدن دهان، ضعیف شدن حافظه و ناباروری است.
- ایجاد سرطان جدید در بدن به دلیل قرار گرفتن در معرض پرتو درمانی: گاهی اوقات ممکن است به علت دوز بالای تابش ها، در بدن سارکوم بافت نرم( تومور های سرطانی بافت نرم) به وجود آید. با این وجود، خطر بازگشت دوباره بیماری بهبود یافته بیش از خطر ابتلا به سرطان جدید است.
معمولا همه موارد ذکر شده در قسمت قبل، در انواع مختلف پرتو درمانی اتفاق نمی افتد و امکان وقوع هر یک از این عوارض جانبی بستگی به خود فرد دارد.
بنابراین، تیم پزشکی باید اطلاعات کافی در زمینه مزایا و خطرات پرتودرمانی را به بیمار تحت درمان ارائه دهد.
پرتودرمانی و شیمی درمانی
شیمی و پرتو درمانی دو روش مختلف برای درمان سرطان هستند و با توجه به نوع بیماری ممکن است، همزمان با هم یا به صورت جداگانه مورد استفاده قرار گیرند.
شیمی درمانی روشی است که در آن، داروهای از بین برنده سرطان، از طریق سرم یا دارو به خون تزریق می شوند. از سوی دیگر، پرتو درمانی، تومور یا محدوده خاصی از بدن را مورد هدف قرار می دهد.
قبل از پرتو درمانی، استفاده از شیمی درمانی می تواند سایز تومور ها را کاهش داده و نتیجه پرتو درمانی را بهتر کند.
در عوض، وقتی شیمی درمانی بعد از پرتو درمانی استفاده می شود، می تواند جلوی بازگشت تومورهای از بین رفته را بگیرد. در این حالت، شیمی درمانی، سلول های تقسیم شده از سلول سرطانی اصلی را از بین می برد.
هنگامی که انکولوژیست (متخصص سرطان) شیمی درمانی و پرتو درمانی را همزمان تجویز می کند، به آن کمورادیوتراپی گفته می شود. این روش، تاثیر پرتو درمانی بر سرطان را افزایش می دهد. با این حال، ممکن است عوارض جانبی این نوع درمان ها را تشدید کند.
بر خلاف شیمی درمانی، اگر سرطان به سایر بخش های بدن گسترش یابد، پرتو درمانی دیگر موثر نیست. با این وجود، این روش، شیوه بهتر و موثرتری برای از بین بردن تومورهاست.
انواع پرتودرمانی
پرتو درمانی دو روش مختلف دارد که عبارتند از:
- پرتو درمانی خارجی، که در آن طیف پرتوها توسط یک دستگاه بیرونی، محدوده درمانی را مورد هدف قرار می دهند.
- پرتودرمانی داخلی مانند براکی تراپی، که در آن ماده ای رادیواکتیو، داخل یا در مجاورت بافت سرطانی و درون یک ایمپلنت موقت یا دائمی قرار می گیرد.
روش های مختلف پرتودرمانی دارای اثرات خاصی روی برخی تومورها هستند. برای مثال، پرتو های پر قدرت اشعه ایکس می توانند سطح عمیق تری از سلول های سرطانی را درمان کنند.
محققان همواره در تلاش هستند تا با برنامه ریزی و قرار دادن پرتوها در مسیر درست، نتیجه پرتو درمانی را بهتر کرده و از خطرات آن کم کنند.
پرتو درمانی خارجی رایج ترین روش پرتودرمانی است زیرا پرتودرمانی داخلی ممکن است در هنگام تلاش برای محدود کردن تابش اشعه، به بافت غیر سرطانی در اطراف محل درمان آسیب بزند.
نحوه کار پرتودرمانی
پیش از درمان، معمولا چند جلسه طول می کشد تا انکولوژیست دوز و نوع تابش را مشخص کند. بسیار از مردم، هر هفته پنج بار تحت درمان قرار می گیرند، با این حال، این عدد می تواند با توجه به مرحله و نوع سرطان تغییر پیدا کند.
برای مشخص شدن محل و سایز دقیق تومور، فرد قبل از درمان، سی تی اسکن می شود و محل دقیق تابش، به وسیله علامتی کوچک با جوهر دائمی، روی پوست مشخص می شود.
انواع مختلف پرتودرمانی به شیوه های مختلفی انجام می شود.
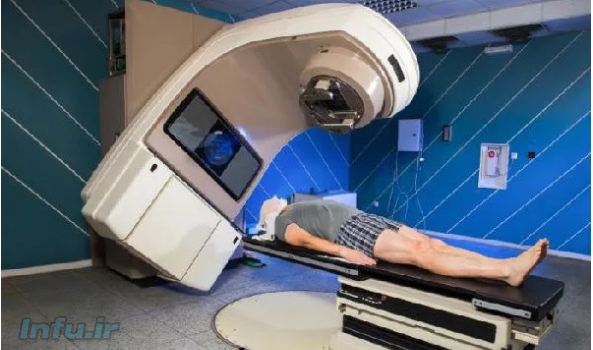
در پرتودرمانی خارجی، دستگاهی به نام شتاب دهنده خطی، برای انتشار اشعه ایکس در یک محدوده انرژی خاص، استفاده می شود. دستگاه های دیگر نیز در وجود دارند که از انواع دیگر انرژی مانند الکترون، پروتون، اشعه گاما یا ترکیبی از این ها استفاده می کنند.
فرد تحت درمان روی میزی دراز کشیده و یک تکنسین، بیرون از اتاق، از راه دور دستگاه را کنترل می کند. در این حالت، برای ایجاد ارتباط بین این دو، یک انترکام (پیامگیر) در دسترس شان قرار خواهد گرفت و تکنسین می تواند از طریق دوربینی بیمار را تحت نظر بگیرد.
این روش معمولا بسیار کوتاه و بدون درد است و یک فرد می تواند به زودی پس از پایان جلسه درمانی به خانه برگردد.
شیوه های گوناگونی برای انجام این کار وجود دارد، مانند پرتودرمانی تصویری هدایت شده (IGRT) که در آن، برای افزایش دقت درمان، اسکن هایی بین جلسات انجام می شود، یا جراحی استریوتاکتیک، که در آن با استفاده از چندین پرتو کوچک، دوز اشعه ها را افزایش می دهند.
پرتودرمانی داخلی شامل ایمپلنت لوله های فلزی، سیم ها یا دانه هایی است که می توان بدون جراحی داخل بدن قرار داد. در برخی موارد ممکن است برای قرار دادن ایمپلنت نزدیک به سلول های سرطان، نیاز به جراحی وجود داشته باشد.
ایمپلنت های ذکر شده ممکن است تنها چند روز یا حتی برای تمام عمر در بدن فرد باقی بماند.
این احتمال وجود دارد که فرد دارای ایمپلنت در بیمارستان بستری شود، زیرا ممکن است ایمپلنت ها، با ایجاد تابش، باعث به وجود آمدن خطر برای افراد دیگر شده و احتمال ابتلا به سرطان را در آن ها بالاتر ببرند.
اما ایمپلنت های دائمی که پرتوهایی با دوز کمتر را منتشر می کنند، برای دیگران بی خطر هستند.
موارد استفاده
پرتو درمانی می تواند برای درمان سرطان هایی که محدود به نقطه خاصی از بدن است، بسیار مفید باشد، زیرا این امکان را به وجود می آورد تا پرتو ها دقیقا محدوده آسیب دیده را مورد هدف قرار دهند.
همچنین، برخی از سرطان ها، مانند لوسمی (سرطان خون) یا سرطان غدد لنفاوی، می توانند از طریق پرتو درمانی کل بدن درمان شوند.
برای سرطان، پرتو درمانی می تواند به روش های زیر انجام شود:
- به تنهایی: برای درمان سرطان پروستات و یا حنجره، می توان از روش پرتودرمانی، به تنهایی، استفاده کرد.
- همراه با عمل جراحی: از پرتو درمانی می توان قبل از عمل جراحی، برای کوچک کردن تومور ها و یا بعد از عمل جراحی، برای جلوگیری از خطر بازگشت سلول های سرطانی استفاده کرد.
- همراه با شیمی درمانی: این روش نوعی درمان ترکیبی است که می تواند احتمال نیاز به جراحی را کاهش دهد.
تومور های بدخیم سرطانی یا سرطان سینه، مری، ریه و رکتوم (راست روده) ممکن است از طریق این سه روش درمان شوند.
پرتو درمانی موقت و تسکین دهنده
علاوه بر نقش اصلی پرتودرمانی در متوقف کردن سلول سرطانی و درمان سرطان، این روش می تواند برای کنترل و درمان علائم سرطان هایی که به شدت در حال گسترش هستند و کاملا درمان نمی شوند، مورد استفاده قرار می گیرد.
این روش که به نام پرتودرمانی موقت و تسکین دهنده شناخته می شود، می تواند اندازه تومورها را کاهش داده و درد ناشی از آن ها را کمتر کند.
به عنوان مثال، پرتو درمانی می تواند کیفیت زندگی افرادی را که علاوه بر سرطان هایی مانند روده، سینه و پروستات، به سرطان استخوان نیز مبتلا شده اند، بهبود ببخشد.
حتی اگر نتوان سرطان را با استفاده از پرتو درمانی درمان کرد، می توان از تشکیل سلول های دردناک سرطان استخوان جلوگیری کرده و با تقویت استخوان ها، درد را کاهش داد.
استفاده از پرتو درمانی همیشه به عنوان روشی تسکین دهنده مناسب نیست و باید در کنار آن، از سایر روش های کاهش درد استفاده کرد.
سایر نمونه های پرتودرمانی تسکین دهنده عبارتند از:
- کاهش درد و گرفتگی با کوچک کردن اندازه تومور ها
- درمان علائم سرطان مغز، مانند سردرد، تهوع و سرگیجه
- کاهش علائم سرطان ریه، مانند درد قفسه سینه و تنگی نفس
- کنترل خون ریزی، عفونت و زخم ناشی از تومور ها
- از بین بردن نوعی گرفتگی خاص که به علت وجود تومور ها ایجاد می شود، این عارضه به نام انسداد بزرگ سیاهرگ بالایی معروف است و در آن، وجود تومورهایی در سر و گردن باعث ایجاد نوعی انسداد می شوند که بازگشت خون به قلب را با مشکل مواجه می کند.
آماده سازی
دوزها بر اساس مقدار انرژی جذب شده در هر کیلوگرم از حجم بدن که در معرض تابش پرتوها قرار دارند، اندازه گیری می شوند. به عنوان مثال، ۱ ژول انرژی ذخیره شده در ۱ گرم جرم، معادل ۱ واحد بین المللی جذب انرژی یا ۱ گری (۱GY) است.
به هنگام پرتو درمانی، پزشکان میزان پرتوهای فرستاده شده را ثبت می کنند.
میزان پرتوهای فرستاده شده به صورت تک یا چندتایی، خطرات ناشی از عوارض جانبی بلند مدت پرتودرمانی را تحت تاثیر قرار داده و سرطان های مختلف و هم چنین هر نقطه از بدن، نسبت به آن، به شیوه متفاوتی پاسخ می دهند.
متخصصان بهداشتی که در معرض تابش بوده و در مراکز پرتودرمانی کار می کنند باید حتما از اقدامات امنیتی مناسب، جهت مراقبت از خود استفاده کرده و همچنین میزان پرتوهای دریافتی شان را نیز محاسبه کنند تا کمتر مورد آسیب قرار بگیرند.
همانند سایر درمان های پزشکی، پیش از پرتو درمانی نیز فرد باید حتما به توصیه های تیم پزشکی توجه کرده و با توجه به مزایا و خطرات این روش، آن را انتخاب کند.
قبل از شروع پرتودرمانی، به منظور افزایش مزایا و کاهش خطرات بالقوه باید برنامه ریزی دقیقی در نظر گرفته شود که شامل محل دقیق تابش پرتو، زاویه تابش و دوز مناسب است.
این برنامه ریزی می تواند تا حدی دقیق باشد که حتی تعداد اعضای کادر پزشکی، از جمله متخصصان انکولوژی، رادیولوژیست ها، پرستاران، رادیوگرافیست ها و سایر تکنسین ها را مشخص کند.
همانطور که عوارض جانبی کاملا به شرایط فرد بستگی دارد، نوع پرتودرمانی و برنامه ریزی برای آن نیز برای هر شخص متفاوت خواهد بود.
برنامه ریزی به صورت زیر خواهد بود:
- مشخص کردن نوع، محل و میزان سرطان این که آیا تومور نزدیک به بافت یا اندام حساس به تابش قرار دارد یا خیر.
- محاسبه عمق مورد نیاز برای رسیدن به سلول های سرطانی و همچنین توجه به سلامت عمومی، پرونده و سابقه پزشکی بیمار
- استفاده از سی تی اسکن و گاهی نیز ام ار آی یا اسکن PET برای تشخیص بیماری
- استفاده از مواد کنتراست زا (مواد حاجب پزشکی) یا نشان گرهای دیگر برای مشخص کردن تومورها، تتو و جوهرها، ماسک و خالکوبی به منظور نشانه گذاری محل دقیق پرتو درمانی
برنامه ریزی برای پرتو درمانی مدرن با استفاده از کامپیوترهای پیش رفته انجام می شود که قابلیت تولید تصاویر سه بعدی از تومورها را نیز دارند.